Estamos procesando su pedido.
Este proceso podría tardar unos minutos, por favor aguarde y no cierre ni actualice el navegador.
E-mail enviado correctamente
Patologías
Lesión de Ligamento Cruzado Anterior
El ligamento cruzado anterior, o LCA, es uno de los cuatro ligamentos principales que conforman la rodilla. Los ligamentos están en su lugar para estabilizar el fémur, que se encuentra justo por encima de la tibia.
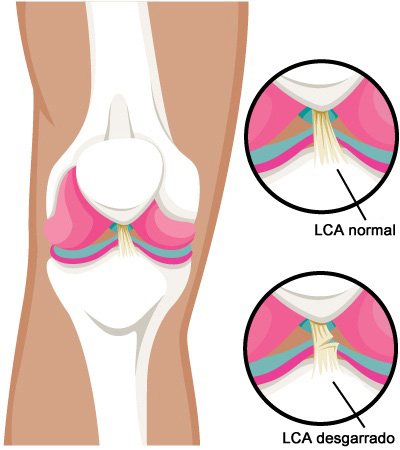 El LCA es crítico para mantener la estabilidad de la rodilla. Este limita la traslación anterior de la tibia sobre el fémur junto con la rotación. La anatomía de la articulación de la rodilla es fundamental para comprender esta relación. Esencialmente, el fémur se apoya en la parte superior de la tibia, y la articulación de la rodilla permite el movimiento en la unión de estos huesos. Sin ligamentos para estabilizar la rodilla, la articulación sería inestable y propensa a la dislocación. El LCA evita que la tibia se deslice demasiado hacia adelante.
El LCA es crítico para mantener la estabilidad de la rodilla. Este limita la traslación anterior de la tibia sobre el fémur junto con la rotación. La anatomía de la articulación de la rodilla es fundamental para comprender esta relación. Esencialmente, el fémur se apoya en la parte superior de la tibia, y la articulación de la rodilla permite el movimiento en la unión de estos huesos. Sin ligamentos para estabilizar la rodilla, la articulación sería inestable y propensa a la dislocación. El LCA evita que la tibia se deslice demasiado hacia adelante.
El LCA también aporta estabilidad a otros movimientos en la articulación, incluida la angulación y la rotación en la articulación de la rodilla. La LCA realiza estas funciones uniéndose al fémur en un extremo y a la tibia en el otro.
Los otros ligamentos principales de la rodilla son el ligamento cruzado posterior (LCP) y los ligamentos laterales interno y externo.Esta estructura ligamentaria esta compuesta por dos bandas o ases, la Antero Medial y la Postero Lateral.
Las lesiones de LCA son muy comunes entre atletas de todas las edades y niveles competitivos. Se reportan aproximadamente 200.000 lesiones de LCA cada año solo en los Estados Unidos. El fútbol, el esquí, el rugby y el baloncesto son algunos ejemplos de deportes de alto riesgo que presentan una gran cantidad de lesiones de LCA. En casi todos los deportes, la tasa de desgarros del LCA es mayor en mujeres que en hombres.
En la mayoría de los casos, se recomienda a los pacientes someterse a una cirugía de LCA para tratar la lesión para poder reanudar su actividad deportiva, como el Fútbol. La gran mayoría de las lesiones de LCA, aproximadamente el 50 por ciento, se producen en combinación con una lesión adicional, daños en el menisco, cartílago articular u otros ligamentos.
Además del papel en proporcionar estabilidad, el LCA también brinda protección para los meniscos. Cuando la rodilla continua teniendo episodios de inestabilidad, no es raro que se rompa el menisco interno o externo; y en los casos en los que estos episodios de inestabilidad terminan provocando una lesión meniscal, el riesgo de desarrollar una artrosis de rodilla se incrementa de manera notable. Por lo que, generalmente recomendamos la reconstrucción de LCA en pacientes jóvenes o activos, en pacientes que tienen desgarros meniscales y en casi todos los pacientes que refieren inestabilidad con actividades de giro o giro que hayan sufrido una lesión del LCA.
En consultorio evaluaremos su rodilla para determinar si se ha producido una lesión de LCA a través de una serie de pruebas clínicas, radiografías y una resonancia magnética. La resonancia magnética también determinará si hay alguna lesión asociada concomitante.
Para verificar si el LCA todavía está intacto, realizamos la prueba de Lachman. En un LCA desgarrado, aumentará el movimiento hacia adelante de la tibia en relación al fémur. También se pueden usar otras pruebas, incluida la prueba de Pivot Shift para verificar la inestabilidad anterolateral de la rodilla.
Lesión de grado II: sucede cuando ocurre un desgarrado parcial (generalmente uno de los dos ases o bandas y se considera más grave. Se evidenciará inflamación y dolor a nivel de la rodilla afectada. Caminar para los pacientes suele ser más difícil. Se puede recomendar una cirugía.
Lesión de grado III: esta lesión ocurre cuando el LCA se desgarra por completo. Los pacientes generalmente tienen dolor intenso; la inflamación y la hinchazón alcanzarán su punto máximo y caminar sin cojera será difícil, si no imposible.
En la cirugía de reconstrucción de LCA se utiliza un injerto ligamentario para reemplazar el ligamento desgarrado. En aquellos casos en los que ocurren lesiones parciales del LCA, se puede realizar una aumentación, en la que se preserva la porción no lesionado y se reconstruye la otra con un injerto. Por ultimo, algunos pacientes podrían ser candidatos para realizar una sutura del ligamento lesionado, sin la utilización de injerto.
Hay dos tipos de injerto: autoinjerto y aloinjerto. El autoinjerto o injerto tomado del mismo paciente, a menudo se puede usar para la reconstrucción quirúrgica. El autoinjerto es el tejido más seguro y de curación más rápida que se puede usar. Sin embargo, la toma o cosecha del autoinjerto requiere una segunda incisión y de un sitio quirúrgico adicional del que el paciente deberá recuperarse. Este tiempo de recuperación adicional puede extender la estadía Sanatorial del paciente. El tejido de aloinjerto, tomado de otra persona, tarda más en incorporarse al organismo del paciente, pero no requiere de un segundo sitio quirúrgico. Además, el tiempo quirúrgico y la estadía Sanatorial podrían ser menores cuando se utiliza un aloinjerto. La utilización de aloinjertos ligamentarios no corren el riesgo de ser rechazados por el como con los trasplantes de órganos de donante vivo, por lo que no es necesario usar medicamentos para suprimir la respuesta inmune del organismo.
En la cirugía de reconstrucción de LCA se utiliza un injerto ligamentario para reemplazar el ligamento desgarrado. En aquellos casos en los que ocurren lesiones parciales del LCA, se puede realizar una aumentación, en la que se preserva la porción no lesionado y se reconstruye la otra con un injerto. Por ultimo, algunos pacientes podrían ser candidatos para realizar una sutura del ligamento lesionado, sin la utilización de injerto.
Hay dos tipos de injerto: autoinjerto y aloinjerto. El autoinjerto o injerto tomado del mismo paciente, a menudo se puede usar para la reconstrucción quirúrgica. El autoinjerto es el tejido más seguro y de curación más rápida que se puede usar. Sin embargo, la toma o cosecha del autoinjerto requiere una segunda incisión y de un sitio quirúrgico adicional del que el paciente deberá recuperarse. Este tiempo de recuperación adicional puede extender la estadía Sanatorial del paciente. El tejido de aloinjerto, tomado de otra persona, tarda más en incorporarse al organismo del paciente, pero no requiere de un segundo sitio quirúrgico. Además, el tiempo quirúrgico y la estadía Sanatorial podrían ser menores cuando se utiliza un aloinjerto. La utilización de aloinjertos ligamentarios no corren el riesgo de ser rechazados por el como con los trasplantes de órganos de donante vivo, por lo que no es necesario usar medicamentos para suprimir la respuesta inmune del organismo.
Coágulos de sangre: Se le explicarán una serie de ejercicios simples de tobillo para mejorar la circulación y prevenir la formación de coágulos de sangre. Si usted o su familia tienen antecedentes de trombosis, es importante que nos lo refiera para aumentar las precauciones. Se sumará el uso de Aspirina en bajas dosis para “licuar” la sangre reduciendo el riesgo de trombosis.
Descanso: Estará cansado y su rodilla estará hinchada. Es posible que tenga molestias alrededor de las incisiones. Estos síntomas irán mejorando con el paso de los días. Los moretones son normales después de la cirugía, así como algo de sangrado, y generalmente se detienen en 2 a 3 días.
Aplicación de hielo: Aplique hielo sobre su rodilla regularmente después de la cirugía. No lo coloque directamente, debe envolverlo en algún trapo o repasador. El tiempo recomendable es de 5 a 10 minutos por aplicación, todas las veces que pueda por día.
Elevación: Mantenga la pierna elevada cuando esta recostado y apoyada en otra silla al sentarse el mayor tiempo posible, sobre todo durante los primeros 2-3 días. Coloque almohadas en los talones o la pantorrilla, pero no la parte posterior de la rodilla para ayudar a mantener la rodilla recta. Siempre que su rodilla se hinche o sienta que “late”, debe elevar su pierna.
Muletas: Al ir a su casa después de la cirugía, deberá usar muletas. Es posible que deba realizar una carga de peso parcial sobre la rodilla operada durante 2 semanas. Después de este período inicial, puede ir soltando las muletas en la medida que pueda caminar sin renguear. Si se tratan otras lesiones al momento de la cirugía, como una reparación de menisco, el periodo por el cual deberá utilizar las muletas con restricción de peso a la rodilla podría ser mayor.
Dolor: Le indicaremos medicación especifica para manejar el dolor post operatorio. Si tiene alguna alergia medicamentosa es importante que lo refiera previamente. Tome sus medicamentos para el dolor regularmente durante los primeros días, y los iremos espaciando en la medida que se recupera.
Cuidado de la herida: Se le colocara una venda de compresión elástica para disminuir la inflamación en la rodilla. Por debajo de la misma tendrá una venda de tela y luego la curación de la herida.
Podrá quitarse la venda elástica para descansar a la noche y volver a colocarla durante el día. Mantenga la curación y la herida secos y limpios.
Baño: Al principio puede usar paños de baño fácil o cubrir el vendaje inferior con papel film de cocina para que la curación y la herida no se mojen. A partir de las 2 semanas de la cirugía, podrá mojar la rodilla, pero tenga cuidado de secarla por completo.
Inmovilizador de Rodilla o Férula: Deberá utilizar un inmovilizador de rodilla durante las primeras semanas. Si se quita el aparato ortopédico, tenga cuidado de no golpear ni mover la rodilla. Podrá quitárselo para higienizarse y realizar ejercicios, pero deberá conservarlo el resto del tiempo.
Ejercicios: Realiza levantamientos con la pierna recta, y estira y dobla suavemente la rodilla. El objetivo es fortalecer sus músculos y mejorar su rango de movilidad. Entre la primera y la segunda semana del post operatorio comenzará fisioterapia que lo ayudará a mejorar su rango de movilidad.
Controla tu temperatura: Es común desarrollar fiebre baja durante los primeros días después de la cirugía (37,5º o 38º). Si la fiebre es más elevada o se prolonga en los días contáctese con nosotros.
Conducir: Por lo general, podrá volver manejar entre la segunda y la cuarta semana a partir de la cirugía.
La resistencia y el fortalecimiento comenzará en la segunda fase de la rehabilitación.

El LCA también aporta estabilidad a otros movimientos en la articulación, incluida la angulación y la rotación en la articulación de la rodilla. La LCA realiza estas funciones uniéndose al fémur en un extremo y a la tibia en el otro.
Los otros ligamentos principales de la rodilla son el ligamento cruzado posterior (LCP) y los ligamentos laterales interno y externo.Esta estructura ligamentaria esta compuesta por dos bandas o ases, la Antero Medial y la Postero Lateral.
Las lesiones de LCA son muy comunes entre atletas de todas las edades y niveles competitivos. Se reportan aproximadamente 200.000 lesiones de LCA cada año solo en los Estados Unidos. El fútbol, el esquí, el rugby y el baloncesto son algunos ejemplos de deportes de alto riesgo que presentan una gran cantidad de lesiones de LCA. En casi todos los deportes, la tasa de desgarros del LCA es mayor en mujeres que en hombres.
¿Como se Lesiona?
La lesión traumática del LCA ocurre en atletas que participan en deportes de alto riesgo como el esquí, el fútbol, el rugby y el baloncesto. La mayoría de las lesiones de LCA son el resultado de una torsión aguda de la rodilla, pivotar y hacer movimientos laterales, detenerse repentinamente al correr y un aterrizaje incómodo de un salto. Otras causas incluyen contacto directo, caída o accidente traumático. Las mujeres que participan en deportes, tales como: fútbol, baloncesto, rugby tienen cuatro veces más probabilidades que los hombres de romper su LCA.¿Cuales son los Síntomas?
Los pacientes con una lesión de LCA a menudo refieren inestabilidad en la rodilla y una sensación como ésta "cediera" o se saliera de lugar.En la mayoría de los casos, se recomienda a los pacientes someterse a una cirugía de LCA para tratar la lesión para poder reanudar su actividad deportiva, como el Fútbol. La gran mayoría de las lesiones de LCA, aproximadamente el 50 por ciento, se producen en combinación con una lesión adicional, daños en el menisco, cartílago articular u otros ligamentos.
Además del papel en proporcionar estabilidad, el LCA también brinda protección para los meniscos. Cuando la rodilla continua teniendo episodios de inestabilidad, no es raro que se rompa el menisco interno o externo; y en los casos en los que estos episodios de inestabilidad terminan provocando una lesión meniscal, el riesgo de desarrollar una artrosis de rodilla se incrementa de manera notable. Por lo que, generalmente recomendamos la reconstrucción de LCA en pacientes jóvenes o activos, en pacientes que tienen desgarros meniscales y en casi todos los pacientes que refieren inestabilidad con actividades de giro o giro que hayan sufrido una lesión del LCA.
En consultorio evaluaremos su rodilla para determinar si se ha producido una lesión de LCA a través de una serie de pruebas clínicas, radiografías y una resonancia magnética. La resonancia magnética también determinará si hay alguna lesión asociada concomitante.
Para verificar si el LCA todavía está intacto, realizamos la prueba de Lachman. En un LCA desgarrado, aumentará el movimiento hacia adelante de la tibia en relación al fémur. También se pueden usar otras pruebas, incluida la prueba de Pivot Shift para verificar la inestabilidad anterolateral de la rodilla.
Grados de Lesión
Lesión de grado I: no implica una ruptura, sino un elongación leve del ligamento que puede visualizarse con edema en la resonancia magnética. Los pacientes sentirán hinchazón y molestias, pero podrán reanudar sus actividades normales en su mayor parte.Lesión de grado II: sucede cuando ocurre un desgarrado parcial (generalmente uno de los dos ases o bandas y se considera más grave. Se evidenciará inflamación y dolor a nivel de la rodilla afectada. Caminar para los pacientes suele ser más difícil. Se puede recomendar una cirugía.
Lesión de grado III: esta lesión ocurre cuando el LCA se desgarra por completo. Los pacientes generalmente tienen dolor intenso; la inflamación y la hinchazón alcanzarán su punto máximo y caminar sin cojera será difícil, si no imposible.
¿Cual es el Tratamiento?
La cirugía de reconstrucción de LCA es el tratamiento de elección en personas jóvenes y activas. Los atletas jóvenes generalmente requieren un tratamiento agresivo para volver a jugar. La reconstrucción del LCA es un procedimiento artroscópico mínimamente invasivo que protege y reduce el daño al tejido sano, con menor sangrado y cicatrices pequeñas, y proporciona buenos resultados. Después de la cirugía, se someterá a rehabilitación para restablecer la función. La recuperación completa puede llevar hasta un año.En la cirugía de reconstrucción de LCA se utiliza un injerto ligamentario para reemplazar el ligamento desgarrado. En aquellos casos en los que ocurren lesiones parciales del LCA, se puede realizar una aumentación, en la que se preserva la porción no lesionado y se reconstruye la otra con un injerto. Por ultimo, algunos pacientes podrían ser candidatos para realizar una sutura del ligamento lesionado, sin la utilización de injerto.
Hay dos tipos de injerto: autoinjerto y aloinjerto. El autoinjerto o injerto tomado del mismo paciente, a menudo se puede usar para la reconstrucción quirúrgica. El autoinjerto es el tejido más seguro y de curación más rápida que se puede usar. Sin embargo, la toma o cosecha del autoinjerto requiere una segunda incisión y de un sitio quirúrgico adicional del que el paciente deberá recuperarse. Este tiempo de recuperación adicional puede extender la estadía Sanatorial del paciente. El tejido de aloinjerto, tomado de otra persona, tarda más en incorporarse al organismo del paciente, pero no requiere de un segundo sitio quirúrgico. Además, el tiempo quirúrgico y la estadía Sanatorial podrían ser menores cuando se utiliza un aloinjerto. La utilización de aloinjertos ligamentarios no corren el riesgo de ser rechazados por el como con los trasplantes de órganos de donante vivo, por lo que no es necesario usar medicamentos para suprimir la respuesta inmune del organismo.
Rehabilitación Post-Operatoria
La cirugía de reconstrucción de LCA es el tratamiento de elección en personas jóvenes y activas. Los atletas jóvenes generalmente requieren un tratamiento agresivo para volver a jugar. La reconstrucción del LCA es un procedimiento artroscópico mínimamente invasivo que protege y reduce el daño al tejido sano, con menor sangrado y cicatrices pequeñas, y proporciona buenos resultados. Después de la cirugía, se someterá a rehabilitación para restablecer la función. La recuperación completa puede llevar hasta un año.En la cirugía de reconstrucción de LCA se utiliza un injerto ligamentario para reemplazar el ligamento desgarrado. En aquellos casos en los que ocurren lesiones parciales del LCA, se puede realizar una aumentación, en la que se preserva la porción no lesionado y se reconstruye la otra con un injerto. Por ultimo, algunos pacientes podrían ser candidatos para realizar una sutura del ligamento lesionado, sin la utilización de injerto.
Hay dos tipos de injerto: autoinjerto y aloinjerto. El autoinjerto o injerto tomado del mismo paciente, a menudo se puede usar para la reconstrucción quirúrgica. El autoinjerto es el tejido más seguro y de curación más rápida que se puede usar. Sin embargo, la toma o cosecha del autoinjerto requiere una segunda incisión y de un sitio quirúrgico adicional del que el paciente deberá recuperarse. Este tiempo de recuperación adicional puede extender la estadía Sanatorial del paciente. El tejido de aloinjerto, tomado de otra persona, tarda más en incorporarse al organismo del paciente, pero no requiere de un segundo sitio quirúrgico. Además, el tiempo quirúrgico y la estadía Sanatorial podrían ser menores cuando se utiliza un aloinjerto. La utilización de aloinjertos ligamentarios no corren el riesgo de ser rechazados por el como con los trasplantes de órganos de donante vivo, por lo que no es necesario usar medicamentos para suprimir la respuesta inmune del organismo.
Que esperar luego de la cirugía y cuidados
El alta sanatorial será el mismo día de la cirugía o al día siguiente, una vez en su domicilio deberá continuar con una seria de recomendaciones tales como, hielo, compresión y elevación de la pierna para prevenir el dolor, la hinchazón y la inflamación.Coágulos de sangre: Se le explicarán una serie de ejercicios simples de tobillo para mejorar la circulación y prevenir la formación de coágulos de sangre. Si usted o su familia tienen antecedentes de trombosis, es importante que nos lo refiera para aumentar las precauciones. Se sumará el uso de Aspirina en bajas dosis para “licuar” la sangre reduciendo el riesgo de trombosis.
Descanso: Estará cansado y su rodilla estará hinchada. Es posible que tenga molestias alrededor de las incisiones. Estos síntomas irán mejorando con el paso de los días. Los moretones son normales después de la cirugía, así como algo de sangrado, y generalmente se detienen en 2 a 3 días.
Aplicación de hielo: Aplique hielo sobre su rodilla regularmente después de la cirugía. No lo coloque directamente, debe envolverlo en algún trapo o repasador. El tiempo recomendable es de 5 a 10 minutos por aplicación, todas las veces que pueda por día.
Elevación: Mantenga la pierna elevada cuando esta recostado y apoyada en otra silla al sentarse el mayor tiempo posible, sobre todo durante los primeros 2-3 días. Coloque almohadas en los talones o la pantorrilla, pero no la parte posterior de la rodilla para ayudar a mantener la rodilla recta. Siempre que su rodilla se hinche o sienta que “late”, debe elevar su pierna.
Muletas: Al ir a su casa después de la cirugía, deberá usar muletas. Es posible que deba realizar una carga de peso parcial sobre la rodilla operada durante 2 semanas. Después de este período inicial, puede ir soltando las muletas en la medida que pueda caminar sin renguear. Si se tratan otras lesiones al momento de la cirugía, como una reparación de menisco, el periodo por el cual deberá utilizar las muletas con restricción de peso a la rodilla podría ser mayor.
Dolor: Le indicaremos medicación especifica para manejar el dolor post operatorio. Si tiene alguna alergia medicamentosa es importante que lo refiera previamente. Tome sus medicamentos para el dolor regularmente durante los primeros días, y los iremos espaciando en la medida que se recupera.
Cuidado de la herida: Se le colocara una venda de compresión elástica para disminuir la inflamación en la rodilla. Por debajo de la misma tendrá una venda de tela y luego la curación de la herida.
Podrá quitarse la venda elástica para descansar a la noche y volver a colocarla durante el día. Mantenga la curación y la herida secos y limpios.
Baño: Al principio puede usar paños de baño fácil o cubrir el vendaje inferior con papel film de cocina para que la curación y la herida no se mojen. A partir de las 2 semanas de la cirugía, podrá mojar la rodilla, pero tenga cuidado de secarla por completo.
Inmovilizador de Rodilla o Férula: Deberá utilizar un inmovilizador de rodilla durante las primeras semanas. Si se quita el aparato ortopédico, tenga cuidado de no golpear ni mover la rodilla. Podrá quitárselo para higienizarse y realizar ejercicios, pero deberá conservarlo el resto del tiempo.
Ejercicios: Realiza levantamientos con la pierna recta, y estira y dobla suavemente la rodilla. El objetivo es fortalecer sus músculos y mejorar su rango de movilidad. Entre la primera y la segunda semana del post operatorio comenzará fisioterapia que lo ayudará a mejorar su rango de movilidad.
Controla tu temperatura: Es común desarrollar fiebre baja durante los primeros días después de la cirugía (37,5º o 38º). Si la fiebre es más elevada o se prolonga en los días contáctese con nosotros.
Conducir: Por lo general, podrá volver manejar entre la segunda y la cuarta semana a partir de la cirugía.
Fisioterápia
La rehabilitación comenzará entre la primer y la segunda semana después de la cirugía y continuará por hasta 6 meses. El objetivo es recuperar el rango de movimiento, desarrollar su fuerza y evitar lesiones adicionales. Su rutina de ejercicios será realizada con su fisioterapeuta. Se le permitirá utilizar una bicicleta fija a partir del segundo mes después de la cirugía, esto le ayudará a fortalecer el cuádriceps.La resistencia y el fortalecimiento comenzará en la segunda fase de la rehabilitación.
